| ||||||||
Wszczepienie sztucznej hydraulicznej protezy prącia Zephyr ZSI 475 w Oddziale Urologii i Onkologii Urologicznej w PuławachZaburzenia wzwodu prącia (erectile dysfunction - ED) dotyczą ponad połowy mężczyzn pomiędzy 40. a 70. rokiem życia, a ryzyko ich wystąpienia wzrasta wraz z wiekiem [1]. Prognozy demograficzne wskazujące na stale zwiększającą się przewidywaną długość życia mężczyzn oraz uwarunkowania kulturowe sprawiają, że problemy seksualności mężczyzn nabierają coraz bardziej istotnego znaczenia. Według zaleceń WHO obowiązkiem lekarza jest dbanie o dobrostan somatyczny i psychiczny pacjentów, w tym o ich udane życie seksualne. Dzięki powszechnemu stosowaniu preparatów z grupy inhibitorów fosfodiesterazy typu 5 doszło do przełamania tabu, jakim dotychczas były zaburzenia erekcji. W Polsce problem ED dotyczy około 1,5 mln mężczyzn [2]. Na świecie problem zaburzeń erekcji dotyczy ponad 150 mln mężczyzn. Przewiduje się, że liczba ta wzrośnie do ponad 322 mln w 2025 roku [3]. Protezy prącia stosowane są w przypadkach zaburzeń wzwodu prącia opornych na inne sposoby leczenia lub u pacjentów, którzy nie akceptują leczenia zachowawczego [4]. Istnieją dwa rodzaje protez prącia: półsztywne i hydrauliczne. Te ostatnie cechują się bardziej skomplikowaną konstrukcją, ale też wyższym poziomem zadowolenia pacjenta oraz jego partnerki [5]. Dane pochodzące z badań rynkowych oraz rejestrów medycznych z ostatniej dekady pokazują stały wzrost wykorzystywania protez prącia w leczeniu zaburzeń erekcji, pomimo szerokiego stosowania inhibitorów fosfodiesterazy typu 5 (PDE-5) [6, 7]. W leczeniu ED zastosowanie ma również psychoterapia. Jest nieodzownym elementem leczenia zaburzeń seksualnych, w tym zaburzeń wzwodu prącia, szczególnie u osób z etiologią psychogenną tych zaburzeń, która może dotyczyć około 50% wszystkich przypadków [8]. W farmakoterapii można stosować również preparaty testosteronu. Zaburzenia erekcji z reguły nie są bezpośrednio związane z niedoborem tego hormonu, ale są konsekwencją progresji zmian miażdżycowych u mężczyzn z hipogonadyzmem. Wyrównywanie niedoboru testosteronu u starszych mężczyzn korzystnie wpływa na poprawę potencji, a w szczególności na zwiększenie libido. Wyrównywanie niedoboru testosteronu skutkuje zwiększeniem syntezy tlenku azotu (NO) w komórkach śródbłonka poprzez zwiększenie aktywności kanałów potasowych ATP-zależnych. Ma to korzystny wpływ na hydrauliczny mechanizm utrzymywania wypełnienia krwią ciał jamistych, co prowadzi do poprawy erekcji u około 70% mężczyzn [9]. Z leków I rzutu należy wymienić wspomniane już inhibitory PDE-5 pierwszej generacji (Sildenafil, Vardenafil), które charakteryzują się krótkim czasem działania (do 6 godzin) i możliwą interakcją z pokarmem bogatotłuszczowym oraz alkoholem. Inhibitory PDE-5 drugiej generacji (Tadalafil) cechuje dłuższy czas działania i brak interakcji z pokarmem bogatym w tłuszcze oraz z małymi dawkami alkoholu etylowego. Ostatnio pojawił się nowy, wysoce selektywny inhibitor fosfodiesterazy typu 5, jakim jest awanafil. Charakteryzuje się szybkim czasem działania od momentu przyjęcia (15-20 min) oraz korzystniejszym profilem bezpieczeństwa stosowania od pozostałych leków. W przypadku braku efektów po leczeniu farmakologicznym można podjąć próbę leczenia przy użyciu urządzeń próżniowych (Vacuum Devices) lub coraz częściej propagowaną falą uderzeniową (Low Intensity Extracorporeal Shockwave Therapy - LI-ESWT). Ta ostatnia metoda polega na "fizykoterapii" prącia poprzez stymulację procesu tworzenia nowych naczyń krwionośnych na poziomie mikronaczyniowym. Metoda jest skuteczna u pacjentów z ED o podłożu naczyniowym, którzy wcześniej reagowali na terapię inhibitorami PDE-5 [10]. W leczeniu II rzutu stosujemy iniekcje do ciał jamistych (intracavernous injection - ICI) i metodę MUSE (medical urethral system for erection). Metoda iniekcji leku do ciał jamistych (np. za pomocą penu), który na drodze hamowania receptorów adrenergicznych alfa-1 w tkankach prącia oraz rozkurczania mięśniówki gładkiej ciał jamistych powoduje uzyskanie erekcji, jest stosowana coraz rzadziej z powodu bardzo kłopotliwego sposobu podawania leku oraz powikłań (priapizm, zwłóknienie ciał jamistych i krwiaki w miejscu wstrzyknięcia). Alternatywą jest metoda MUSE. Polega na aplikowaniu alprostadilu (prostaglandyna E1) bezpośrednio do cewki moczowej, gdzie lek zostaje wchłonięty przez błonę śluzową i przenika do ciał jamistych. Powoduje to erekcję na drodze zmniejszenia odpływu krwi żylnej i zwiększenia dopływu krwi tętniczej do ciał jamistych. Metoda ta jest również dość kłopotliwa w zastosowaniu oraz stwarza ryzyko uszkodzenia cewki moczowej. Trzecią linią terapii zaburzeń potencji jest implantacja protezy prącia. Jest to metoda najbardziej inwazyjna, ale jednocześnie najbardziej skuteczna - daje najwyższy współczynnik satysfakcji pacjenta, na poziomie 92-100% (EAU Guidelines 2016). Wszczepienie protezy prącia w naszym ośrodku jest naturalną konsekwencją naszych doświadczeń z implantacjami sztucznych zwieraczy cewki moczowej, które wykonujemy z dobrymi efektami od 2013 roku. Przeprowadziliśmy już 42 takie zabiegi. Przedstawiamy technikę operacji wszczepienia najnowszej trzyczęściowej hydraulicznej protezy prącia - typu ZSI 475 szwajcarskiej firmy Zephyr. Przeprowadziliśmy ją 22 kwietnia 2016 roku u 49-letniego pacjenta z uszkodzeniem mechanizmu erekcji w następstwie przebytego priapizmu niedokrwiennego (low-flow). 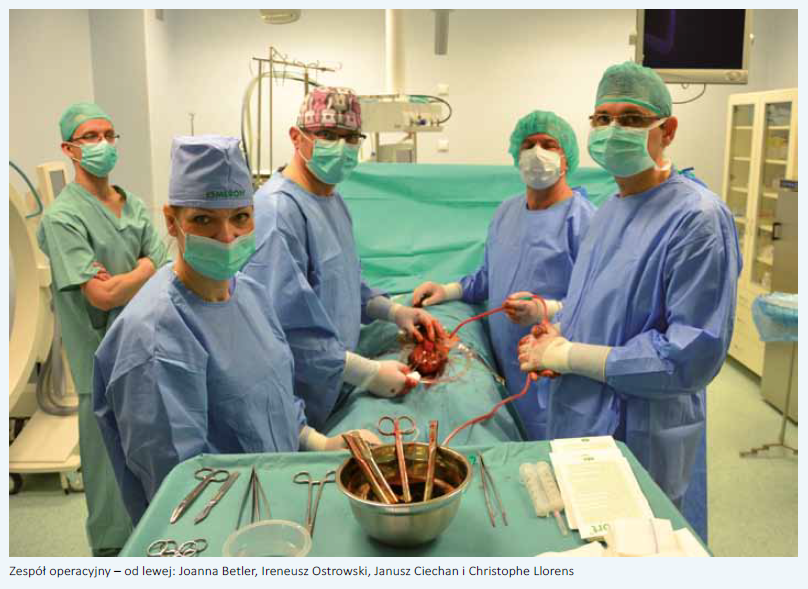
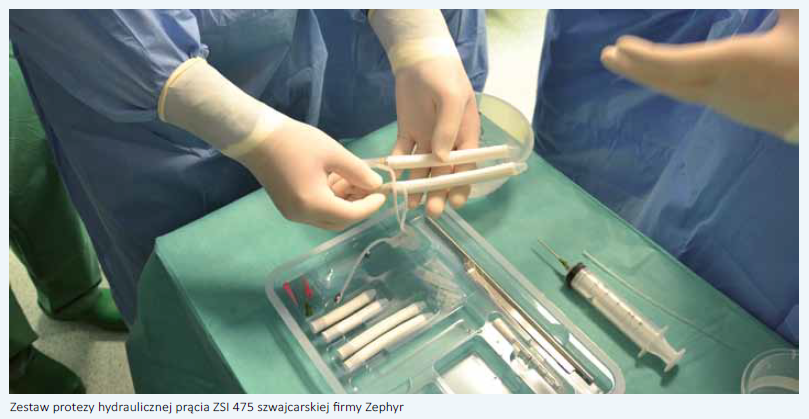
Pacjent zgłosił się do naszego oddziału we wrześniu 2013 roku z powodu przetrwałego wzwodu prącia trwającego od około 48 godzin. W wywiadzie chory zgłaszał wystąpienie w przeszłości bolesnego wzwodu prącia, który ustąpił samoczynnie po kilku godzinach. Po przyjęciu chorego do oddziału wykonano nakłucie ciał jamistych sposobem Wintera z płukaniem ich roztworem adrenaliny w rozcieńczeniu 1:100 000, co jednak nie spowodowało ustąpienia wzwodu. Z tego powodu wykonano zabieg wytworzenia przetok jamisto- gąbczastych metodą El-Ghoraba (z dostępu przez żołądź prącia wykonuje się otwory w osłonkach białawych ciał jamistych, co pozwala krwi zaklinowanej w ciałach jamistych przepływać do ciała gąbczastego). Przetrwały bolesny wzwód prącia ustąpił. Niestety, w trakcie hospitalizacji priapizm powrócił, co spowodowało podjęcie decyzji o wykonaniu przetok jamisto- gąbczastych na poziomie cewki opuszkowej pomiędzy ciałem gąbczastym a odnogami ciał jamistych prącia (technika Quacklesa w modyfikacji Sachera). Priapizm ostatecznie ustąpił. W obserwacji pacjent zgłaszał, zgodnie z przewidywaniami, brak wzwodów. U chorego doszło do zmian strukturalnych w zatokach ciał jamistych prącia w wyniku martwicy nabłonka i włóknienia tkanki ciał jamistych. Wobec powyższego oraz obecności przetok jamisto-gąbczastych zastosowane metody leczenia farmakologicznego skazane były na niepowodzenie, więc gdy pojawiła się taka możliwość w 2016 roku, papacjent został zakwalifikowany do implantacji sztucznej protezy prącia. Podjęliśmy ryzyko finansowe związane z brakiem pewności co do całkowitej refundacji procedury przez NFZ (procedura wyceniona jest na bardzo niskim poziomie). Przed zabiegiem u chorego wykonano USG jamy brzusznej, RTG klatki piersiowej, oznaczono PSA w surowicy, DRE oraz wykonano podstawowe badania laboratoryjne, w tym oceniono parametry układu krzepnięcia. W okresie przygotowawczym przed implantacją systemu ZSI 475 omówiono z pacjentem budowę i funkcjonowanie protezy, przedyskutowano zalety zabiegu, a także możliwe powikłania. Pacjent został przyjęty do szpitala 2 dni przed planowaną datą zabiegu. W okresie przedoperacyjnym zalecono choremu kąpiele w preparatach działających przeciwbakteryjnie. Wykonano golenie okolicy genitalnej i podbrzusza. Zlecono profilaktykę przeciwbakteryjną (Tartriakson 2 x 1 g - iniekcje dożylne) oraz przeciwzakrzepową (Clexane 0,04 - iniekcje podskórne). 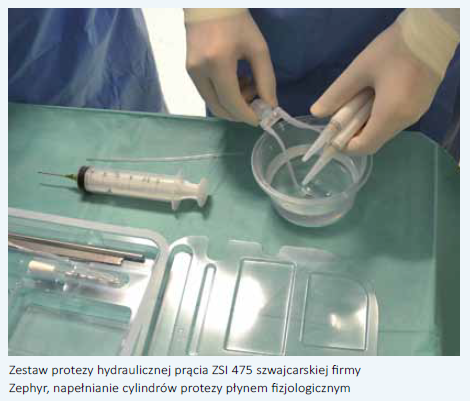
Zabieg został przeprowadzony w znieczuleniu podpajęczynówkowym. Przygotowanie pola operacyjnego obejmowało kilkakrotne mycie narządów płciowych zewnętrznych, podbrzusza i krocza na zmianę preparatem Octenisept oraz Betadine. Cięcie długości około 4 cm zostało wykonane poprzecznie u podstawy prącia, na jego brzusznej powierzchni. Pierwszy etap polegał na wypreparowaniu i odsłonięciu proksymalnych odcinków ciał jamistych, w których wykonano podłużne nacięcia długości 2 cm. Następnie przy użyciu rozszerzadeł Hegara wytworzono przestrzeń zarówno w kierunku dystalnym, jak i proksymalnie w odnogach ciał jamistych. Wykonano pomiar długości wytworzonej przestrzeni, co pozwoliło dobrać cylindry protezy odpowiedniego rozmiaru. Zdecydowano o zastosowaniu zestawu pośredniej grubości (dostępne są 3 rozmiary). Po wypełnieniu cylindrów i całego układu płynem fizjologicznym oraz sprawdzeniu poprawności działania umieszczono je następnie w ciałach jamistych. Zarówno etap wytwarzania przestrzeni, jak i wprowadzania cylindrów sprawiał trudności ze względu na nasilone zwłóknienie ciał jamistych i ich ograniczoną elastyczność. Rezerwuar dla płynu zasilającego cylindry protezy umieszczono pozaotrzewnowo w przestrzeni załonowej, a pompkę z zastawką w mosznie pod błoną kurczliwą. Wszystkie elementy połączono ze sobą i sprawdzono poprawność działania systemu hydraulicznego. Zszyto nacięcia ciał jamistych oraz moszny. Operację przeprowadził zespół w składzie: Ireneusz Ostrowski, Janusz Ciechan i Joanna Betler. Opiekę merytoryczną sprawował dr Christophe Llorens z Francji, reprezentujący szwajcarską firmę Zephyr. Dzięki starannym przygotowaniom i sumiennemu przestrzeganiu protokołu okołooperacyjnego nie stwierdziliśmy żadnych wczesnych powikłań pooperacyjnych. Chory został wypisany do domu w 7. dobie po zabiegu w bardzo dobrym stanie ogólnym i miejscowym. Chory cały czas pozostaje pod kontrolą naszego ośrodka. Po 8 tygodniach od operacji pacjent zgłosił się w celu aktywacji protezy i wykonania pierwszego napełnienia cylindrów protezy prącia. Po miesiącu pojawił się na wizycie kontrolnej. System protezy hydraulicznej prącia Zephyr ZSI 475 funkcjonuje prawidłowo. Pacjent i jego partnerka są bardzo usatysfakcjonowani z obecnego życia seksualnego. Zespół Oddziału Urologii i Onkologii Urologicznej w Puławach jest bardzo zadowolony z osiągniętego sukcesu, a dyrektor szpitala, Piotr Rybak, z pełnej refundacji procedury przez NFZ.
dr n. med. Wojciech Dyś
lek. Emil Śledź
lek. Ireneusz Ostrowski
dr n. med. Janusz Ciechan Piśmiennictwo:
|
