Opracowano na podstawie: Medical treatment of lower urinary tract symptoms suggestive of benign prostatic hyperplasia
M. Michel, J. de la Rosette
Eur Urol Suppl 2009; 8:496-503
Skróty używane w tekście:
LUTS (lower urinary tract symptoms) - objawy ze strony dolnych dróg moczowych
BPH (benign prostatic hyperplasia) - łagodny rozrost stercza
LUTS/BPH - objawy ze strony dolnych dróg moczowych sugerujące występowanie łagodnego rozrostu stercza
ARBs (α1-adrenoreceptor antagonists) - antagoniści receptorów α1-adrenergicznych; leki α1-adrenolityczne; α-blokery
ARIs (5α-reductase inhibitors) - inhibitory 5α-reduktazy
IPSS (International Prostate Syptom Score) - skala nasilenia objawów związanych ze sterczem
IFIS (intraoperative floppy iris syndrome) - śródoperacyjny zespół wiotkiej tęczówki
AUR (acute urinary retention) - całkowite zatrzymanie moczu
Uwagi na temat badań w zakresie terapii LUTS/BPH
- LUTS nie zawsze jest spowodowane przez BPH
Ponieważ chorzy kwalifikowani byli/są do badań leków w terapii BPH najczęściej na podstawie występowania LUTS, część uczestników prób mogła mieć objawy spowodowane przez inne choroby, tj. pęcherz nadaktywny.
- Stosowanie IPSS „faworyzuje” mężczyzn, u których
przeważają objawy fazy opróżniania (przeszkodowe)
W badaniach klinicznych nasilenie LUTS oceniane jest zwykle za pomocą kwestionariusza IPSS (International Prostate Symptom Score) składającego się z 7 pytań: cztery dotyczą objawów fazy napełniania (przeszkodowych), trzy dotyczą objawów fazy opróżniania (podrażnieniowych). Większe zmiany w IPSS będą więc powodowane przez terapie ukierunkowane na redukcję objętości stercza i przeszkody podpęcherzowej niż przez te skutkujące zmniejszeniem podrażnienia. Tymczasem zwykle objawy fazy napełniania mają większy wpływ na jakość życia
niż objawy fazy opróżniania.
- Niskie Qmax może być spowodowane przeszkodą
podpęcherzową lub niedoczynnością wypieracza
Tempo maksymalnego przepływu cewkowego (Qmax)
jest kolejnym parametrem często służącym do oceny skuteczności terapii. Tymczasem pomiar tego parametru bez jednoczesnej oceny siły skurczu wypieracza nie pozwala określić stopnia przeszkody podpęcherzowej. Aby móc ocenić wpływ terapii
na przeszkodę, powinno się wykonywać badania urodynamiczne przed terapią i w czasie terapii.
- Nie wiadomo, jak zdefiniować progresję BPH Progresję BPH na potrzeby badań klinicznych definiowano jako:
- wzrost wielkości gruczołu krokowego
- wystąpienie powikłań, tj. całkowite zatrzymanie moczu (acute urinary retention - AUR)
- konieczność podjęcia leczenia chirurgicznego
- nasilenie objawów
- wystąpienie wszystkich tych czynników razem.
Wybór definicji progresji wpływa na wynik badania. Wielkość gruczołu krokowego może bowiem zostać zredukowana
przez ARIs, ale nie przez ARBs. Podczas gdy zarówno ARIs,
jak i ARBs zapobiegają zatrzymaniu moczu w krótkim okresie
(<1 rok), w badaniach prowadzonych przez dłuższy czas tylko ARIs okazały się skuteczne. W przeciwieństwie do ARBs
skuteczniej zapobiegają nasileniu objawów. W tych przypadkach, w których występują zarówno powiększenie gruczołu krokowego, jak i znacznie nasilone objawy ze strony dolnych dróg moczowych skuteczna jest terapia i ARBs, i ARIs. Wtedy też to połączenie
może przynieść najwięcej korzyści.
-
Różnorodność kryteriów włączania projektów
uniemożliwia porównywanie wyników różnych badań
i wpływa na wyniki
Efekt placebo wynosi od 9% do 33%, w zależności od projektu badania. Skuteczność leczenia oceniana w badaniach, w których zaplanowano wstępny okres podawania placebo, może być
niedoszacowana, gdyż zwykle obserwuje się w tym okresie
pewną poprawę, która nie jest brana pod uwagę w analizie
statystycznej wyników. Może to również powodować sztuczny wzrost różnicy skuteczności między grupą leczoną a grupą otrzymującą placebo.
Leki α-adrenolityczne
Mechanizm działania
Dawniej uważano, że leki alfa-adrenolityczne hamują działanie nor-adrenaliny na mięśnie gładkie stercza, zmniejszając przez to przeszkodę podpęcherzową. Jednak nie stwierdzono wyraźnej korelacji między redukcją przeszkody podpęcherzowej a zmniejszeniem
nasilenia LUTS. Za wpływ tych leków na LUTS mogą w pewnym zakresie odpowiadać receptory α1 zlokalizowane poza sterczem, np. w pęcherzu moczowych i/lub rdzeniu kręgowym. Receptory α1 znajdujące się w naczyniach krwionośnych, w mięśniach gładkich innych narządów i w ośrodkowym układzie nerwowym przyczyniają się do występowania działań niepożądanych. Tamsulosyna blokuje selektywnie występujący głównie w sterczu podtyp α1A receptorów α-adrenergicznych i zarazem jest lepiej tolerowana niż inne leki z tej grupy. Dotychczas nie rozstrzygnięto, czy selektywność blokady jest jedynym i głównym czynnikiem dobrej tolerancji tego leku.
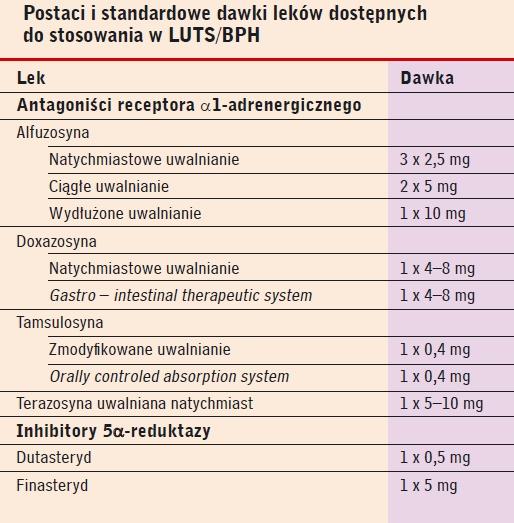
Dostępne leki
Przez wiele lat prowadzono badania nad stosowaniem fenoksybenzaminy i prazosyny w LUTS/BPH. Obecnie stosowane są:
- alfuzosyna
- doxazosyna
- tamsulosyna
- terazosyna.
W niektórych krajach używane są naftopidil i silodosyna, ale na temat tych leków dostępnych jest niewiele badań. Nie wydaje się jednak, że w jakikolwiek sposób różnią się od pozostałych ARBs.
|
|
 |
Skuteczność
Wszystkie ARBs mają podobną skuteczność, jeśli są podane w odpowiedniej dawce. Według prowadzonych badań wszystkie te leki (po okresie wstępnym) zmniejszają liczbę punktów IPSS o 35-40% i powodują zwiększenie Qmax o 20-25%. Jednak istotną poprawę obserwowano również u chorych, którzy otrzymywali placebo.
W otwartym badaniu (brak okresu wstępnego) poprawa IPSS wynosiła do 50%, a wzrost Qmax sięgał 40%. Aby doszło do poprawy, potrzeba kilku tygodni, jednak statystycznie znacząca, lepsza skuteczność ARBs nad placebo jest widoczna już po kilku dniach lub godzinach. Skuteczność ARBs nie zależy od wielkości gruczołu krokowego. ARBs nie powodują zmniejszenia wielkości gruczołu krokowego ani nie zapobiegają wystąpieniu AUR. Co więcej, niektórzy chorzy wymagają leczenia chirurgicznego po wielu latach terapii. Skuteczność ARBs wydaje się nie zmieniać w badaniach prowadzonych przez 4 lata, jednak konieczność zastosowania procedur inwazyjnych w rzeczywistości bywa wyższa. Przyczyny tej rozbieżności nie są znane.
Tolerancja
Alfuzosyna, doxazosyna i terazosyna są podobne do siebie pod względem chemicznym i żaden z tych leków nie działa selektywnie na konkretny podtyp receptorów α1-adrenergicznych. Jednak w zakresie tolerancji alfuzosyna jest bardziej podobna do tamsulosyny niż do doxazosyny i terazosyny. Mechanizmy leżące u podłoża takiej rozbieżności nie są znane, mogą być związane z przenikaniem alfuzosyny i tamsulosyny do tkanek dolnych dróg moczowych.
Najczęściej występującymi działaniami niepożądanymi alfa-blokerów są:
- astenia (osłabienie)
- zawroty głowy
- hipotonia ortostatyczna.
Obniżenie ciśnienia może być korzystne dla chorych z nadciśnieniem tętniczym, przyczynia się ono jednak do uczucia osłabienia i zawrotów głowy. Wazodylatacja jest najbardziej charakterystyczna dla doxazosyny i terazosyny, mniej powszechna przy stosowaniu alfuzosyny i tamsulosyny (iloraz szans odpowiednio 3.32, 3.71, 1.66, 1.42; te ostatnie nie mające znaczenia statystycznego). Pacjenci z chorobami układu krążenia i/lub leczeni innymi lekami wpływającymi na naczynia krwionośne mogą być szczególnie podatni na rozszerzenie naczyń wywołane ARBs. Chodzi tu nie tylko o leki hipotensyjne, takie jak β-adrenolityki, diuretyki, blokery kanałów wapniowych, inhibitory konwertazy angiotensyny czy antagonistów receptora dla angiotensyny, ale także inhibitory fosfodiesterazy stosowane w terapii zaburzeń wzwodu (w Stanach Zjednoczonych wardenafiljest przeciwwskazany u chorych stosujących ARBs,
a tadalafil jest przeciw wskazany u pacjentów stosujących wszystkie ARBs z wyjątkiem tamsulosyny).
Mimo długotrwałego i szerokiego stosowania ARBs dopiero niedawno został odkryty negatywny wpływ, jaki mogą mieć na gałkę oczną, powodując podczas operacji zaćmy śródoperacyjny zespół wiotkiej tęczówki (intraoperative floppyirissyndrome - IFIS). IFIS może się rozwinąć przy stosowaniu wszystkich ARBs, jednak po tamsulosynie występuje najczęściej. Nie wiadomo, czy jest to wynikiem tego, iż stosuje się ją najczęściej, czy wpływ samej tamsulosyny jest większy. Z badań na zwierzętach wynika, że dawki stosowane przy LUTS i te mogące powodować IFIS są zbliżone w przypadku wszystkich ARBs. Polecane jest wstrzymanie się z leczeniem ARBs, jeżeli planowana jest operacja zaćmy. Rozwinięcie IFIS komplikuje operację zaćmy i powoduje, że staje się ona bardziej wymagająca technicznie, nie ma natomiast doniesień, aby zagrażało zdrowiu chorego. Należy odstawić ARBs przed każdą operacją okulistyczną, nie określono jednak, jaki okres jest konieczny, aby zapobiec temu powikłaniu.
Ponieważ LUTS/BPH bardzo często towarzyszą zaburzenia wzwodu, należy dążyć do tego, aby stosowane leczenie ich nie pogłębiało. Badania dowiodły, że ARBs w małym stopniu wpływają na popęd płciowy; jeśli w ogóle, to wywierają nieznacznie korzystny wpływ na wzwód, jednak czasem mogą powodować zaburzenia wytrysku. Dawniej sądzono, że przyczyną jest wytrysk wsteczny, obecnie uważa się, że są one wynikiem względnej anejakulacji. Młody wiek jest czynnikiem ryzyka wystąpienia zaburzeń wytrysku. Zaburzenia te zostały zaobserwowane częściej u chorych przyjmujących tamsulosynę, jednak w badaniach porównujących tamsulosynę z alfuzosyną różnica ta nie okazała się znacząca statystycznie, a zaburzenia okazały się nie wpływać na funkcje seksualne. Silodosyna, która jest lekiem jeszcze bardziej selektywnie działającym na receptory α1A, niesie ze sobą jeszcze większe ryzyko zaburzeń ejakulacji,
ale wszystkie ARBs są tak dawkowane, by całkowicie zablokować receptory α1A0-adrenergiczne. Jak widać, mechanizm powodujący zaburzenia ejakulacji nie został jeszcze do końca wyjaśniony.
Uwagi praktyczne
- Wszystkie ARBs są teraz dostępne w takiej formie, aby można je było przyjmować 1 raz dziennie.
- Doxazosynę i terazosynę zaleca się włączać stopniowo, zwiększając dawki aż do ustalonego poziomu, aby w ten sposób zminimalizować występowanie działań niepożądanych. Nie dotyczy to alfuzosyny i tamsulosyny.
- Ponieważ ARBs mają szybki początek działania, zwłaszcza te niewymagające stopniowego zwiększania dawki, można rozważyć podawanie leku na żądanie u chorych ze zmiennymi objawami, którzy nie wymagają terapii długoterminowej.
Inhibitory 5α-reduktazy
Na rynku dostępne są dwa ARIs:
- dutasteryd
- finasteryd.
Mechanizm działania
5α-reduktaza jest enzymem, który uczestniczy w przekształcaniu testosteronu w dihydrotestosteron. Istnieją dwie izoformy tego enzymu. Finasteryd blokuje działanie jednej izoformy, dutasteryd zaś obydwu. Kliniczne znaczenie blokowania obu form enzymu pozostaje niejasne. ARIs powodują zmniejszenie wielkości gruczołu krokowego o mniej więcej 20% oraz stężenie PSA w surowicy o 50%.
Skuteczność
ARIs zmniejszają wartości IPSS i powodują wzrost Qmax u pacjentów z LUTS/BPH. Redukcja objawów zależy od wielkości stercza, może nie przekroczyć tej wywoływanej przez placebo u chorych
z gruczołem o średnicy mniejszej niż 40 ml. Pośrednie porównanie wyników badań indywidualnych i porównawczych (dane nieopublikowane) wykazało, iż finasteryd i dutasteryd działają równie efektywnie. Większość bezpośrednich badań porównawczych z ARBs wykazała, że ARIs redukują objawy nie tylko wolniej, ale i mniej efektywnie. Wyjątek stanowi badanie prowadzone przez ostatnie 2 lata, któremu poddani byli chorzy z wyjściowo bardzo dużym gruczołem krokowym. Wykazało ono, że dutasteryd redukuje objawy w równym lub nawet większym stopniu co tamsulosyna. ARIs
w odróżnieniu od ARB hamują jednak progresję choroby, rozumianą tu jako występowanie AUR lub konieczność leczenia operacyjnego. Zapobieganie postępowi choroby poprzez stosowanie ARIs obserwuje się już przy gruczole krokowym <40 ml.
Tolerancja
Większość działań niepożądanych związanych jest z funkcjami seksualnymi. Może występować zmniejszenie popędu płciowego, zaburzenia wzwodu i, rzadziej, zaburzenia ejakulacji.
Uwagi praktyczne
- Z powodu wolnego początku działania ARIs nie są zalecane w terapii doraźnej.
- Ich wpływ na poziom PSA we krwi należy brać pod uwagę w przypadku kontroli tego parametru jako markera raka stercza (u mężczyzn stosujących ARI przewlekle wartość PSA należy mnożyć razy 2).
- ARIs mogą zredukować utratę krwi podczas przezcewkowej resekcji stercza, prawdopodobnie poprzez ich wpływ na unaczynienie gruczołu.
Leczenie skojarzone
Badania trwające 6 miesięcy nie wykazały przewagi stosowania ARBs łącznie z ARIs, w porównaniu do monoterapii ARBs. Jednakże badania 4-letnie wykazały addytywne działanie obu leków, polegające na tym, że ARIs zapobiegają rozwojowi zalegania moczu, a ARBs zapobiegają progresji objawów. Działanie addytywne dotyczy również działań niepożądanych, dlatego należy rozważyć indywidualnie, u którego pacjenta korzyść ze stosowania obu leków będzie
na tyle duża, aby narazić go na wystąpienie działań niepożądanych.
Rozwój nowych terapii
Mimo iż zarówno ARBs, jak i ARIs zapewniają odpowiednią kontrolę objawów i/lub zatrzymanie progresji choroby powodując niewielkie działania niepożądane u większości chorych, u niektórych redukcja symptomów jest niewystarczająca. Wiele leków jest obecnie poddawanych badaniom doświadczalnym i klinicznym, aby ocenić możliwość ich stosowania w LUTS/BPH, jednak dostępne dane kliniczne są niewystarczające, by można było polecić któryś z nich. Pośród potencjalnych kandydatów należy zwrócić uwagę na toksynę botulinową podawaną bezpośrednio do gruczołu krokowego, gdyż najwyraźniej powoduje znaczne zmniejszenie gruczołu.
Inhibitory fosfodiesterazy
W związku z ekspresją fosfodiesteraz w sterczu i w pęcherzu moczowym trwają badania nad zastosowaniem sildenafilu, tadaliafilu
i wardenafilu w terapii LUTS/BPH. Wydaje się, że redukują one
w podobnym stopniu co ARBs nasilenie objawów, jednak nie mają wpływu na Qmax. Leki te nie mają rejestracji w tym wskazaniu
i są zwykle znacznie droższe od ARBs.
Antagoniści receptora muskarynowego
Czasem objawy fazy napełniania (podrażnieniowe) utrzymują się pomimo stosowania klasycznych form terapii LUTS/BPH, włączając w to leczenie operacyjne. Ponieważ objawy fazy napełniania w przebiegu BPH są praktycznie takie jak w zespole pęcherza nadaktywnego, którego leczenie opiera się na stosowaniu antagonistów receptora muskarynowego, dlatego podjęto próby zastosowania tej grupy leków w terapii pacjentów z LUTS/BPH. W większości badań kojarzono leki cholinolityczne (antymuskarynowe) z ARBs. Osiągnięto korzystne efekty nie odnotowując wzrostu objętości moczu zalegającego po mikcji, co może oznaczać, że ryzyko zatrzymania moczu jest niewielkie. W badaniu porównującym monoterapię ARB lub lekiem cholinolitycznym z terapią skojarzoną oraz placebo stwierdzono, że w porównaniu do placebo każdy z tych dwóch leków z osobna wykazał mniejszą skuteczność niż można było się spodziewać, jednak ich połączenie okazało się niezwykle korzystne. Na razie nie wiadomo, którzy chorzy mogą odnieść największą korzyść ze stosowania antagonistów receptora muskarynowego.
Opracowała: Katarzyna Kocznur
SKN przy Katedrze i Klinice Urologii Ogólnej, Onkologicznej i Czynnościowej Warszawskiego Uniwersytetu Medycznego
